Η μικροβιακή αντοχή αποτελεί μια αυξανόμενη παγκόσμια υγειονομική κρίση με σοβαρές συνέπειες που απειλεί να υπονομεύσει τη σύγχρονη ιατρική. Εμφανίζεται όταν μικροοργανισμοί (π.χ. βακτήρια, ιοί, μύκητες, παράσιτα) αναπτύσσουν την ικανότητα αντίστασης στα φάρμακα που έχουν σχεδιαστεί για να τα εξοντώσουν. Χωρίς αποτελεσματικά αντιβιοτικά, συνήθεις ιατρικές διαδικασίες, όπως η χειρουργική επέμβαση και η θεραπεία για τον καρκίνο, καθίστανται υψηλού κινδύνου, ενώ κοινές λοιμώξεις θα μπορούσαν να γίνουν ξανά θανατηφόρες.
Το 2019, εκτιμάται ότι 5 εκατομμύρια θάνατοι σημειώθηκαν παγκοσμίως λόγω της MA. Ο ΟΟΣΑ εκτιμά ότι χωρίς παρέμβαση, η ΜΑ θα οδηγήσει σε απώλειες ΑΕΠ περίπου 2,9 τρισεκατομμυρίων δολαρίων μέχρι το 2050 και θα επιφέρει περισσότερες από 569 εκατομμύρια επιπλέον ημέρες νοσηλείας ετησίως.
Σε επίπεδο ΕΕ, η ΜΑ αποτελεί μία από τις υψηλότερες προτεραιότητες στη δημόσια υγεία, οδηγώντας σε περίπου 35.000 θανάτους ετησίως σε όλη την Ευρώπη—αριθμός συγκρίσιμος με εκείνον της γρίπης, της φυματίωσης και του HIV/AIDS μαζί. Το οικονομικό βάρος είναι επίσης σημαντικό, με το κόστος υγειονομικής περίθαλψης και τις απώλειες παραγωγικότητας λόγω της μικροβιακής αντοχής να εκτιμώνται σε 1,5 δισεκατομμύρια ευρώ ετησίως.
H κατάσταση στην Ελλάδα
Η Ελλάδα αντιμετωπίζει το σοβαρότερο επιδημιολογικό φορτίο μεταξύ των χωρών της ΕΕ. Σύμφωνα με τα τελευταία διαθέσιμα δεδομένα από το Ευρωπαϊκό Κέντρο Πρόληψης και Ελέγχου Νόσων (ECDC), η Ελλάδα έχει: α) τον υψηλότερο επιπολασμό λοιμώξεων λόγω βακτηρίων ανθεκτικών στα αντιβιοτικά (αύξηση 76%, από 23.199 σε 40.891 μεταξύ 2016 και 2020) και β) τη μεγαλύτερη θνησιμότητα λόγω βακτηρίων ανθεκτικών στα αντιβιοτικά (2.013 αποδοτέοι θάνατοι ανά έτος).
Κατά τη διάρκεια της πρόσφατης συνάντησης με τους Διευθύνοντες Συμβούλους των Βιοφαρμακευτικών Εταιρειών (ΒCR) της IFPMA στην Αθήνα, ο Έλληνας Πρωθυπουργός, Κυριάκος Μητσοτάκης, παρουσίασε το θέμα της μικροβιακής αντοχής ως μία από τις κορυφαίες προτεραιότητες Δημόσιας Υγείας της χώρας. Η αύξηση της μικροβιακής αντοχής παγκοσμίως οφείλεται στην υπερβολική και λανθασμένη χρήση των αντιβιοτικών, καθώς και στην έλλειψη επενδύσεων για την ανάπτυξη νέων αντιμικροβιακών θεραπειών. Τα υφιστάμενα αντιβιοτικά χάνουν την αποτελεσματικότητά τους, γεγονός που καθιστά επιτακτική την ανάγκη για ανάπτυξη νέων θεραπειών για ανθεκτικές λοιμώξεις. Ωστόσο, το τρέχον οικονομικό μοντέλο δεν παρέχει επαρκή κίνητρα στις φαρμακευτικές εταιρείες προκειμένου να επενδύσουν σε αυτόν τον υψηλού ρίσκου και χαμηλής απόδοσης τομέα.
Οι ιδιαίτερες προκλήσεις της αγοράς αντιβιοτικών
Τα φάρμακα που προορίζονται για την αντιμετώπιση της μικροβιακής αντοχής, και ειδικότερα τα αντιβιοτικά, αντιμετωπίζουν ιδιαίτερες προκλήσεις που τα καθιστούν λιγότερο ελκυστική επένδυση για τις φαρμακευτικές εταιρείες σε σύγκριση με άλλα είδη φαρμάκων. Αυτές οι προκλήσεις περιλαμβάνουν:
- Χαμηλή απόδοση επένδυσης: Τα αντιβιοτικά χρησιμοποιούνται συνήθως για σύντομα διαστήματα θεραπείας και η χρήση τους συχνά περιορίζεται για τη διατήρηση της αποτελεσματικότητάς τους. Αυτό περιορίζει τον πιθανό όγκο πωλήσεων και τα έσοδα για τις φαρμακευτικές εταιρείες, καθιστώντας δύσκολη την ανάκτηση της σημαντικής αρχικής επένδυσης που απαιτείται για την Έρευνα & Ανάπτυξη (R&D).
- Ταχεία ανάπτυξη αντοχής: Καθώς τα βακτήρια και άλλοι μικροοργανισμοί εξελίσσονται και αναπτύσσουν αντοχή στα υπάρχοντα αντιβιοτικά, η χρήσιμη διάρκεια ζωής των νέων αντιβιοτικών συχνά περιορίζεται. Αυτό μειώνει περαιτέρω την πιθανή απόδοση επένδυσης για τις φαρμακευτικές εταιρείες.
- Ρυθμιστικά εμπόδια και ζητήματα αποζημίωσης: Οι ρυθμιστικές διαδικασίες για τα αντιβιοτικά είναι συχνά πιο σύνθετες και χρονοβόρες σε σύγκριση με άλλες κατηγορίες φαρμάκων. Επιπλέον, οι πολιτικές αποζημίωσης δεν αξιολογούν επαρκώς τα ευρύτερα οφέλη για την δημόσια υγεία των νέων αντιβιοτικών, μειώνοντας έτσι την οικονομική τους ελκυστικότητα για τις φαρμακευτικές εταιρείες.
Αυτές οι προκλήσεις της αγοράς έχουν οδηγήσει σε σημαντική μείωση στην Έρευνα & Ανάπτυξη των αντιβιοτικών τα τελευταία χρόνια, με πολλές μεγάλες φαρμακευτικές εταιρείες να περιορίζουν ή να αποχωρούν πλήρως από την αγορά αυτή. Ως αποτέλεσμα, η καινοτομία στον τομέα των αντιβιοτικών μειώνεται, αφήνοντάς μας ολοένα και πιο ευάλωτους στην αυξανόμενη απειλή της μικροβιακής αντοχής.
Η ανάγκη για δημιουργία κινήτρων για νέα αντιβιοτικά
Για την αντιμετώπιση της ανεπάρκειας της αγοράς και την αναζωογόνηση της Έρευνας & Ανάπτυξης στα αντιβιοτικά, οι υπεύθυνοι χάραξης πολιτικής θα πρέπει να εφαρμόσουν «κίνητρα έλξης» (pull incentives) που αποσυνδέουν τα έσοδα των εταιρειών από τον όγκο των πωλούμενων φαρμάκων που προορίζονται για την καταπολέμηση της μικροβιακής αντοχής. Τα κίνητρα αυτά θα επιβραβεύουν την επιτυχή καινοτομία σε επίπεδο που προσελκύει τις αναγκαίες επενδύσεις, ενθαρρύνοντας τις εταιρείες να αναλάβουν τους υψηλούς κινδύνους που συνοδεύουν την Έρευνα & Ανάπτυξη αντιβιοτικών.
Στόχος είναι η αποτίμηση της αξίας των νέων φαρμάκων με βάση τη συνεισφορά τους στη δημόσια υγεία, αντί απλά από τον αριθμό των πωλήσεων. Τα «κίνητρα έλξης» (pull incentives) αποτελούν κρίσιμο συμπλήρωμα στα «κίνητρα προώθησης» (push incentives), τα οποία προσφέρουν χρηματοδότηση και στήριξη από το αρχικό στάδιο Έρευνας & Ανάπτυξης αντιβιοτικών.
Με την ενίσχυση των τελευταίων σταδίων ανάπτυξης και εμπορευματοποίησης, τα κίνητρα αυτά μπορούν να συμβάλλουν στη δημιουργία μιας πιο βιώσιμης και ανθεκτικής αλυσίδας καινοτομίας για τα αντιβιοτικά. Οι πολιτικές που προάγουν την καινοτομία είναι απαραίτητες για να εξασφαλίσουν μια ενεργή αλυσίδα καινοτομίας, η οποία αποτελεί θεμέλιο για την πρόσβαση και τη διαθεσιμότητα νέας γενιάς αντιβιοτικών στο μέλλον.
Για την αποτελεσματική εφαρμογή των «κινήτρων έλξης», οι υπεύθυνοι χάραξης πολιτικής θα πρέπει να εξετάσουν τις ακόλουθες συστάσεις:
- Εφαρμογή Μεταβιβάσιμων Κουπονιών Αποκλειστικότητας (Transfer Exclusivity Vouchers): Η θέσπιση ενός πλαισίου που θα επιτρέπει στις εταιρείες να επεκτείνουν την περίοδο αποκλειστικότητας ενός άλλου προϊόντος στο χαρτοφυλάκιό τους με αντάλλαγμα την ανάπτυξη ενός νέου αντιβιοτικού. Στόχος: Να παρέχεται σημαντική οικονομική ανταμοιβή και να αντισταθμιστεί το υψηλό κόστος R&D και ρίσκο που σχετίζεται με τα νέα αντιβιοτικά.
- Μοντέλα Συνδρομητικής Πληρωμής: Υιοθέτηση μοντέλων συνδρομητικής πληρωμής, προσφέροντας στις εταιρείες σταθερή ετήσια πληρωμή με αντάλλαγμα τη διατήρηση της διαθεσιμότητάς του νέου αντιβιοτικού. Στόχος: Η αποσύνδεση των εσόδων από τον όγκο των πωλήσεων, διασφαλίζοντας σταθερή πρόσβαση στα κρίσιμα αντιβιοτικά.
- Ενίσχυση του ρυθμιστικού πλαισίου έγκρισης και των κινήτρων: Απλοποίηση των διαδικασιών έγκρισης για νέα αντιβιοτικά, με παροχή επιταχυνόμενων διαδικασιών αναθεώρησης και πρόσθετων ρυθμιστικών κίνητρων (π.χ. εκτεταμένες περιόδους αποκλειστικότητας) για να ενθαρρυνθεί η ανάπτυξη τους. Στόχος: Η μείωση του χρόνου εισόδου στην αγορά για τα αντιβιοτικά και η βελτίωση της οικονομικής ελκυστικότητας για τις φαρμακευτικές εταιρείες.
- Ενίσχυση της πρόσβασης : Απλοποίηση των διαδικασιών αποζημίωσης για νέα αντιβιοτικά, πρόβλεψη επιταχυνόμενων διαδικασιών πρόσβασης και παροχή επιπρόσθετων κινήτρων (π.χ. διαφοροποιημένο καθεστώς αυτόματων επιστροφών). Στόχος: η Ελλάδα να γίνει ανταγωνιστική αγορά για νέα καινοτόμα αντιβιοτικά, διευκολύνοντας την πρόσβαση και την διαθεσιμότητα τους.
- Διασφάλιση βιώσιμων πηγών χρηματοδότησης: Δημιουργία ειδικών ταμείων έρευνας για την ΜΑ που θα διασφαλίζουν τη μακροπρόθεσμη βιωσιμότητα των προγραμμάτων κινήτρων έλξης. Στόχος: Να διασφαλιστεί σταθερή χρηματοδότηση, προάγοντας συνεχή καινοτομία και επενδύσεις στην έρευνα για την AM.
- Συμμετοχή όλων των εμπλεκόμενων φορέων: Εφαρμογή τακτικών διαβουλεύσεων με τις φαρμακευτικές εταιρείες, τους παρόχους υγειονομικής περίθαλψης, τις ενώσεις ασθενών και άλλους βασικούς φορείς για να διασφαλισθεί ότι οι πολιτικές κινήτρων σχεδιάζονται και υλοποιούνται αποτελεσματικά. Στόχος: Δημιουργία ενός συνεργατικού πλαισίου που αντανακλά τις προοπτικές και τις ανάγκες όλων των φορέων.
Προτεινόμενες δράσεις για την Ελλάδα
- Σύσταση Εθνικής Επιτροπής για την καταπολέμηση της μικροβιακής αντοχής: Στόχος η ανάπτυξη ενός Εθνικού Σχεδίου Δράσης με συγκεκριμένους στόχους απόδοσης (KPIs), με δεσμεύσεις και δράσεις για το Κράτος και άλλους εμπλεκόμενους φορείς (π.χ. Υπουργείο Υγείας, ΕΟΔΥ, ΟΔΙΠΥ, λοιμωξιολόγοι, φαρμακοποιοί, φαρμακοβιομηχανία). Η πρόσφατη έκθεση του Πανεπιστημίου Πελοποννήσου για ένα 3ετές Σχέδιο Δράσης για την ΜΑ στην Ελλάδα θα μπορούσε να αξιολογηθεί και να αξιοποιηθεί. Το Σχέδιο περιλαμβάνει 32 δράσεις στους εξής τομείς προτεραιότητας: Ευαισθητοποίηση, Πρόληψη & Έλεγχος Λοιμώξεων, Διαχείριση, Έρευνα & Ανάπτυξη και Πρόσβαση στα αντιβιοτικά.
- Υποστήριξη της θέσπισης TEV (Μεταβιβάσιμο Κουπόνι Αποκλειστικότητας): Προώθηση από την ελληνική κυβέρνηση της θέσπισης TEV στην επικείμενη αναθεώρηση της Ευρωπαϊκής Φαρμακευτικής Νομοθεσίας. Το εκτιμώμενο μέσο κόστος ανά κουπόνι για την Ελλάδα είναι μόλις 7,3 εκατομμύρια ευρώ, ενώ το εκτιμώμενο ετήσιο κόστος της μικροβιακής αντοχής για τη χώρα είναι 42,6 εκατομμύρια ευρώ.
- Επέκταση της χρήσης εμβολίων: Ενσωμάτωση των εμβολίων ως μέσο αντιμετώπισης της μικροβιακής αντοχής στα εθνικά σχέδια δράσης με επιτάχυνση της εισαγωγής και αύξηση της κάλυψής τους, ειδικά στις παιδικές ηλικίες και μεγαλύτερες ηλικιακές ομάδες.
- Διασφάλιση ενός βιώσιμου οικονομικού περιβάλλοντος για τα νοσοκομειακά φάρμακα με ουσιαστική μείωση του επιπέδου των υποχρεωτικών επιστροφών.
- Κατάργηση των εμποδίων αποζημίωσης: Άρση του εξωτερικού κριτήριου «5/11», προκειμένου να εξασφαλιστεί μια επιταχυνόμενη αξιολόγηση HTA και πρόσβαση στα καινοτόμα φάρμακα.
- Ενσωμάτωση των νέων αντιβιοτικών στα επιλέξιμα προϊόντα του επικείμενου Ταμείου Καινοτομίας, με στόχο την επιταχυνόμενη πρόσβαση σε συγκεκριμένα πρωτοποριακά φάρμακα.
- Διασφάλιση της κυκλοφορίας και βιωσιμότητας των νέων αντιβιοτικών στην ελληνική αγορά μέσω της θέσπισης επιπρόσθετης χρηματοδότησης.
- Διερεύνηση χρηματοδότησης από την ΕΕ για την εφαρμογή του Σχεδίου για την μικροβιακή αντοχή, συμπεριλαμβανομένων «κινήτρων έλξης» για νέα αντιβιοτικά
Σε πρόσφατη εκδήλωση, ο καθηγητής Παθολογικής Φυσιολογίας Λοιμωξιολογίας της Ιατρικής Σχολής ΕΚΠΑ και πρόεδρος της Ελληνικής Εταιρίας Λοιμώξεων, κ. Νικόλαος Σύψας αναφέρθηκε στην υπερδύναμη των μικροβίων που απορρέει από την μεγάλη τους προσαρμοστικότητα.
Οπως ο ίδιος επεσήμανε, παρά τα μέτρα που έχουν ληφθεί για την αντιμετώπιση της Μικροβιακής Αντοχής, αυτή συνεχίζει να στοιχίζει χιλιάδες θανάτους.
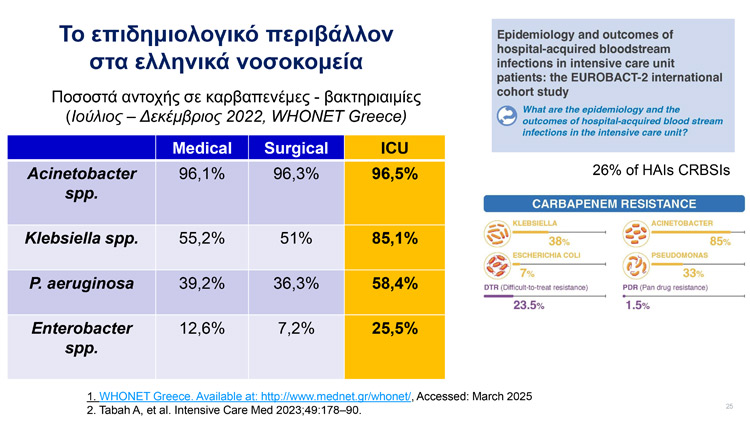
Σύμφωνα με στοιχεία από τον Εθνικό Οργανισμό Δημόσιας Υγείας (ΕΟΔΥ), από το 2000 έως το 2018 η αντίσταση των παθογόνων στα αντιβιοτικά στην Ελλάδα αυξήθηκε κατά 46%, ενώ μόνο το 2020 είχαμε σχεδόν 41.000 λοιμώξεις από πολυανθεκτικά μικρόβια, καταγράφοντας αύξηση 76% σε σύγκριση με το 2016.
Σύμφωνα με επίσημα στοιχεία του 2023, στα νοσοκομειακά παθογόνα η χώρα μας είναι αρνητική «πρωταθλήτρια», με διπλάσιες από τον μέσο όρο της ΕΕ, Λοιμώξεις Σχετιζόμενες με τη Φροντίδα Υγείας (ΛΣΦΥ).
Το καμπανάκι του ECDC για την Ελλάδα
Ως «unsafe place for patients» («μη ασφαλές μέρος για ασθενείς») χαρακτήρισε τα ελληνικά νοσοκομεία το πενταμελές κλιμάκιο του Ευρωπαϊκού Κέντρου Ελέγχου και Πρόληψης Νοσημάτων (ECDC) που επισκέφθηκε τη χώρα μας τον περασμένο Απρίλιο, όπως αναφέρεται χαρακτηριστικά στην έκθεση που συνέταξε, απευθύνοντας 66 συστάσεις για την καταπολέμηση του προβλήματος στο πλαίσιο της προσέγγισης “Ενιαία Υγεία” (“One Health”).
Σύμφωνα με τους επιστήμονες, η ανάγκη για καινοτόμα αντιβιοτικά είναι επιτακτική. Ωστόσο, το διεθνές σύστημα παραγωγής καινοτομίας σε αυτόν τον τομέα έχει καταρρεύσει. Και ο λόγος είναι απλός: Δεν υπάρχει οικονομικό κίνητρο, τόνισε ο Καθηγητής και αυτό πρέπει να αλλάξει,γιατί τον γιατρό και τον ασθενή τους ενδιαφέρει να βρίσκουν τα φάρμακά τους.
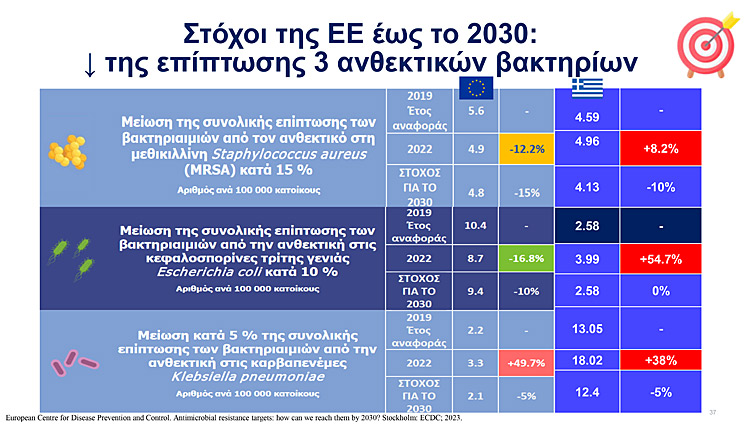
Oι Στόχοι στην Ε.Ε.
Ειδήσεις υγείας σήμερα
Λ. Βιλδιρίδη: Αναμόρφωση των γραφείων προστασίας δικαιωμάτων των ασθενών στο ΕΣΥ
Επίσημη πρώτη για το πρόγραμμα “Παρέα με ουρά” στο ” Μεταξά” – Ξεκίνησε η θεραπεία με σκύλους
Ανακαλύφθηκε σχέση σωματικού λίπους και άγχους σε μοριακή βάση
VIA: iatronet.gr